訪問看護サービスは、在宅での療養生活を支える上で欠かせない存在です。しかし、「訪問看護の頻度はどのくらいが一般的なのか」「医療保険と介護保険で利用回数に違いはあるのか」「毎日利用することは可能なのか」といった疑問を抱えている方は少なくありません。
特に、ご自身やご家族が訪問看護の利用を検討されている方、あるいはケアマネジャーとして利用者様への情報提供をされている方にとって、これらの情報は非常に重要です。利用頻度は、利用者の健康状態や生活状況、さらには経済的な負担にも大きく影響するため、正確な知識を持っておくことが大切です。
本記事では、訪問看護の利用頻度に関する基礎知識から、医療保険・介護保険それぞれのルール、頻度決定のプロセス、回数変更時の手続き、そして費用負担についてまで、幅広くかつ詳細に解説いたします。これにより、読者の皆様が最適な訪問看護の利用頻度を見つけ、安心してサービスを利用できるようサポートすることを目指します。
少しだけ、記事の途中でお知らせです。
日々、利用者さんのために、そしてステーションの運営をより良くしようとこの記事をお読みいただき、本当にお疲れ様です。
より良いケアを届けたり、スムーズに業務を回していくためには、一緒に現場を支えてくれる「スタッフさん」の存在がどうしても欠かせないですよね。
でも、日々頑張っていらっしゃる管理者さんからは、こんな切実なお悩みをよく耳にします。
「人手不足で採用したけれど、すぐに退職してしまって、また採用活動のやり直し…」
「いつまでも採用が終わらず、自転車操業みたいで疲れてしまった…」
もし今、この記事を読みながら「うちもまさにそうかも…」と肩を落としていらっしゃるとしたら。日々の業務に加えての採用活動、本当にお辛いと思います。
スタッフさんに長く働き続けてもらうためには、実はお給料などの条件面だけではなく、ステーションの「職場の雰囲気」や「看護に対する考え方」が合うかどうかがとても大切になってきます。
今の苦しい採用サイクルから抜け出して、定着してくれるスタッフさんと一緒に穏やかに働けるように。そんな願いを込めて、採用戦略のノウハウをまとめた資料をご用意しました。
お茶を飲んでホッと一息つくついでに、ぜひご覧ください。少しでも心が軽くなるヒントになれば嬉しいです。
資料ダウンロードはこちら
必要事項をご入力のうえ送信してください。
訪問看護の「頻度」に関する基礎知識:平均的な利用状況と決定要素
| 決定要素 | 具体的な内容・影響 |
|---|---|
| 病状・障害の状態 | 疾病の種類、重症度、医療処置の必要性、病状の安定度。不安定な場合や医療処置が多い場合は頻度が高くなる。 |
| 要介護度・身体機能 | 要介護度が高いほど利用できるサービス量が増える傾向。ADLに介助が必要な場合も頻度が増える。 |
| 生活環境・家族の支援状況 | 同居家族の有無、家族の介護能力。独居や家族の負担が大きい場合は頻度が増える。 |
| 利用者の希望 | 利用者本人の希望も考慮されるが、医師の指示やケアマネジャーの判断との擦り合わせが必要。 |
| 地域の社会資源 | 利用可能な訪問看護ステーションの数やサービス内容の限りも影響する場合がある。 |
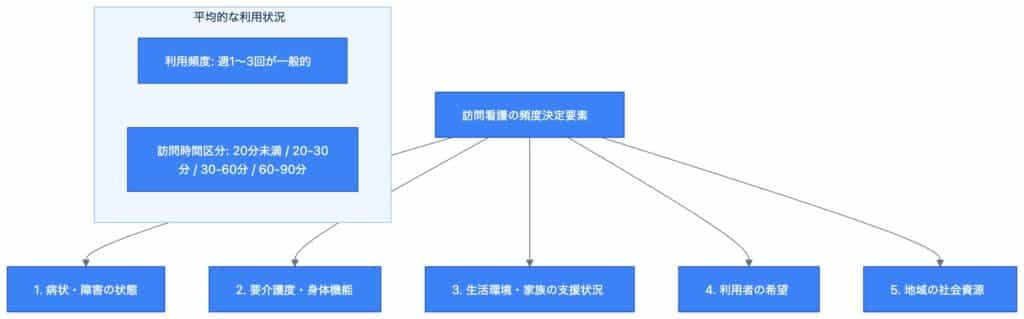
訪問看護の利用を検討する際、まず気になるのが「どれくらいの頻度で利用できるのか」という点でしょう。利用頻度は、利用者の状態や必要とするケアの内容によって大きく異なりますが、一般的な目安や決定要因を知ることは、サービス利用の第一歩となります。
訪問看護の平均的な利用頻度と1回あたりの訪問時間
訪問看護の平均的な利用頻度は、利用者様の病状や要介護度、生活状況によって変動しますが、週に1回から3回程度が最も一般的です[1]。疾患や状態が安定している方や、日常生活動作が比較的自立している方は週1回程度の利用が多く、一方で、医療処置が多く必要な方や、病状が不安定な方は週2~3回利用される傾向にあります。
例えば、リハビリテーションを中心としたケアの場合、状態維持のために週1~2回、集中的な機能回復を目指す場合は週2~3回といった頻度が考えられます。また、終末期のケアや急な病状悪化があった場合には、より高頻度での訪問が必要となることもあります。
1回あたりの訪問時間については、提供されるケアの内容に応じて調整されます。一般的には、20分未満、20分以上30分未満、30分以上60分未満、60分以上90分未満といった区分があり、それぞれの区分で定められた料金が発生します[2]。多くの訪問看護ステーションでは、30分以上60分未満の訪問が中心となっています。
訪問時間内には、バイタルチェック、身体介護(入浴介助、清拭、排泄介助など)、医療処置(点滴管理、褥瘡ケア、服薬管理など)、リハビリテーション、精神的なケア、ご家族への相談対応などが含まれます。利用者様の状態や希望に応じて、必要なケアを効率的に行えるよう、訪問看護師と事前に相談して訪問時間を決定します。
訪問看護の頻度を決める主な要素とは?(病状、要介護度、生活状況など)
訪問看護の利用頻度は、単一の要素で決まるものではなく、複数の要因が複合的に絡み合って決定されます。主な決定要素は以下の通りです。
- 病状・障害の状態: 疾病の種類、重症度、合併症の有無、医療処置の必要性(例:点滴、ストーマ管理、人工呼吸器管理)、病状の安定度などが最も重要な要素です。病状が不安定な場合や、専門的な医療処置が日常的に必要な場合は、訪問頻度が高くなります。
- 要介護度・身体機能: 介護保険を利用する場合、要介護度が高いほど、より多くのサービス利用が認められる傾向にあります。また、身体機能が低下し、日常生活動作(ADL)に多くの介助が必要な場合も、身体介護の観点から頻度が増えることがあります。
- 生活環境・家族の支援状況: 同居家族の有無や、家族がどの程度介護や見守りを行うことができるかという点も考慮されます。独居の方や、家族が高齢で介護負担が大きい場合、訪問看護による支援の必要性が高まり、頻度が増えることがあります。
- 利用者の希望: 利用者様ご本人の「どれくらいの頻度で訪問を受けたいか」という希望も重要な要素です。ただし、希望だけでは決まらず、医師の指示やケアマネジャーの判断との擦り合わせが必要です。
- 地域の社会資源: 地域によっては、利用できる訪問看護ステーションの数や、提供できるサービス内容に限りがある場合もあります。
これらの要素を総合的に判断し、医師の指示書やケアプランに基づいて、利用者様にとって最も適切で効果的な訪問頻度が決定されます。複数の専門職が連携し、利用者様の生活の質(QOL)向上を目指すことが訪問看護の基本です。
利用頻度を決定するキーポイント:誰が、何を基に決めるのか?
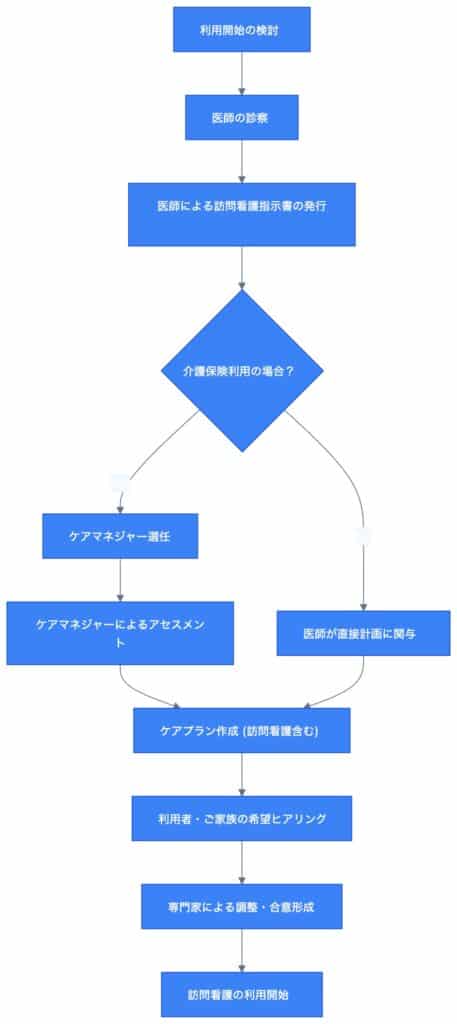
訪問看護の利用頻度を決定するプロセスは、利用者様の状態や利用する保険の種類によって異なりますが、複数の専門職が連携し、客観的な評価に基づいて決定される点が共通しています。特に「訪問看護の回数は誰が決めるのですか?」という疑問に対し、ここではそのプロセスを明確に解説します。
医師の「訪問看護指示書」が基盤となる理由
訪問看護の利用頻度を決定する上で、最も重要な基盤となるのが医師が発行する「訪問看護指示書」です。訪問看護は医療行為を含むサービスであり、その性質上、医師の医学的な判断と指示が不可欠だからです[3]。
訪問看護指示書には、以下のような内容が記載されます。
- 利用者様の病名や病状
- 提供すべき看護内容(バイタルチェック、医療処置、服薬管理、身体介護、リハビリテーションなど)
- 訪問の必要性
- 具体的な訪問頻度や期間の目安
- 緊急時の対応方法
この指示書は、訪問看護ステーションがサービスを提供する上で法的・医学的な根拠となり、訪問看護師は指示書の内容に基づいたケアを行います。そのため、利用者様の希望やケアマネジャーの提案があったとしても、最終的には医師の医学的判断が優先されることになります。
医師は、利用者様の病状、治療計画、予後などを総合的に評価し、どの程度の頻度で専門的な看護や管理が必要かを判断します。訪問看護指示書は通常、医療保険適用の場合で最長6ヶ月間、介護保険適用の場合で最長6ヶ月間有効とされており、期間満了後も継続してサービスを利用する場合は、改めて医師による診察と指示書の交付が必要となります[4]。
ケアマネジャー(または医師)が作成するケアプランの役割
医師の訪問看護指示書が「何が必要か」の医学的根拠を示すものであるのに対し、ケアマネジャー(介護保険の場合)が作成するケアプランは、「どのようにサービスを組み合わせて利用するか」という全体像を描くものです。
介護保険を利用する場合、まず利用者様は担当のケアマネジャーを選任します。ケアマネジャーは、利用者様やご家族の意向、生活状況、心身の状態などをアセスメントし、医師の指示書の内容も踏まえて、どのような介護サービスを、どれくらいの頻度で利用するかを盛り込んだ「居宅サービス計画書(ケアプラン)」を作成します。
ケアプランには、訪問看護だけでなく、訪問介護、デイサービス、福祉用具貸与など、他の介護サービスとの組み合わせも検討されます。ケアマネジャーは、介護保険の支給限度額も考慮しながら、利用者様が自立した生活を送れるよう、最適なサービス計画を提案します。
医療保険のみを利用する場合や、特定疾病などで介護保険サービスの対象外となる場合は、医師が直接訪問看護の計画に関与することもあります。いずれの場合も、専門家が利用者様の状況を多角的に評価し、最適な利用頻度を導き出すプロセスが重要です。
利用者本人・ご家族の希望と専門家による調整のプロセス
訪問看護の利用頻度は、専門家の判断だけでなく、利用者様ご本人やご家族の希望も重要な決定要素となります。
利用者様やご家族は、日々の生活の中で感じている困りごと、身体的な負担、精神的な不安、どのようなケアを受けたいか、経済的な状況など、具体的な希望や懸念を抱いています。例えば、「入浴介助は週に2回はしてほしい」「家族が不在になる時間帯に訪問してほしい」「医療機器の管理に不安があるので、もう少し頻繁にチェックしてほしい」といった要望が挙げられます。
これらの希望は、ケアマネジャーや訪問看護師との面談を通じて伝えられます。専門家は、利用者様の希望を傾聴し、それを医学的・介護的な視点から実現可能かどうか、あるいはより適切な代替案がないかを検討します。全ての希望がそのまま通るわけではありませんが、可能な限り利用者の生活リズムや価値観に寄り添いながら、医師の指示とケアプランの範囲内で調整が行われます。
この調整のプロセスでは、以下の点が重視されます。
- 利用者様の意向の尊重: 利用者様が主体的にサービスを選び、自己決定できるよう支援します。
- 医学的・介護的必要性の確保: 安全性や効果を損なわない範囲で、希望を調整します。
- 介護保険・医療保険のルール遵守: 保険制度の範囲内でサービスが提供されるよう調整します。
- 多職種連携: 医師、ケアマネジャー、訪問看護師が密に情報共有し、連携して最適な頻度を決定します。
利用者様は、この調整プロセスに積極的に参加し、自身の意見を伝えることが、満足度の高い訪問看護サービスを受ける上で非常に重要です。
医療保険と介護保険で異なる訪問看護の利用頻度と上限
| 項目 | 医療保険 | 介護保険 |
|---|---|---|
| 対象者 | 病状が不安定な方、特定疾病、急性期から回復期の方など(年齢問わず) | 要介護認定を受けた方(原則65歳以上、特定疾病の場合は40歳以上) |
| 利用頻度の原則 | 週3回まで | 支給限度額の範囲内であれば回数制限なし(ケアプランによる) |
| 利用頻度の例外/上限 | 厚生労働大臣が定める疾病等、特別訪問看護指示書がある場合、急性増悪時など(週4回以上、毎日も可能) | 支給限度額内であれば、ケアプランに基づき柔軟に設定 |
| サービス計画の主体 | 医師の訪問看護指示書が基盤 | ケアマネジャーがケアプランを作成(医師の指示書も必要) |
| 自己負担割合 | 1割、2割、3割(年齢や所得による) | 1割、2割、3割(所得による) |
| 主な目的 | 病状管理、医療処置、急性期・終末期ケアなど | 在宅での療養生活支援、ADL維持・向上、生活の質の向上 |
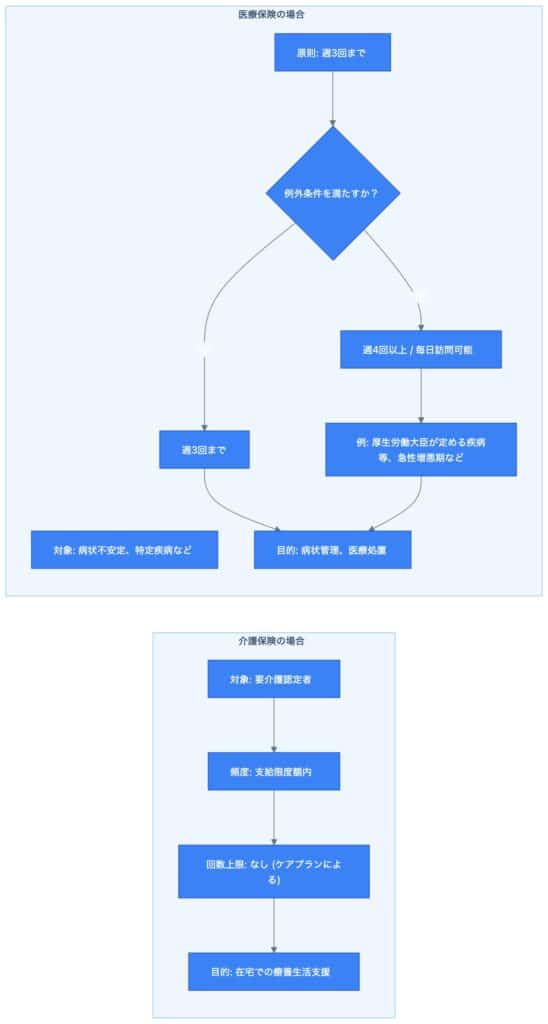
訪問看護の利用には、大きく分けて医療保険と介護保険の2種類が適用されます。どちらの保険が適用されるかによって、利用頻度や回数の上限、自己負担の仕組みが大きく異なるため、自身の状況に合わせた適切な理解が必要です。
介護保険で利用する場合の頻度とサービス利用の限度額
介護保険が適用される訪問看護は、要介護認定を受けた方が対象となります。介護保険サービスは、利用者様の要介護度に応じて、月に利用できるサービスの総量に「支給限度額」が設定されています[5]。
この支給限度額の範囲内で、訪問看護を含む様々な介護サービス(訪問介護、デイサービス、ショートステイなど)を自由に組み合わせることができます。つまり、介護保険における訪問看護の利用頻度に直接的な回数制限はなく、支給限度額の範囲内であれば、週に何回でも利用することが可能です。ただし、前述の通り、ケアマネジャーが作成するケアプランに基づき、必要性が高いと判断された頻度で提供されます。
例えば、要介護1の方と要介護5の方では支給限度額が大きく異なるため、要介護度が高いほど、より多くの時間や回数の訪問看護を利用できる余地が広がるというわけです。
具体的な訪問頻度は、医師の指示書とケアマネジャーが作成するケアプランによって決定されます。ケアプランでは、利用者様の日常生活における具体的なニーズ(例:週3回の入浴介助、週2回の体位変換や清拭など)を満たすために、どの程度の訪問看護サービスが必要かを細かく検討します。
ただし、介護保険における訪問看護は、あくまで「在宅で療養生活を送るための支援」が目的であり、急性期医療のような集中的なケアは想定されていません。そのため、医療処置が多く必要な場合や、病状が急変した場合には、医療保険への切り替えや併用が検討されることになります。
医療保険で利用する場合の頻度と回数上限(週4回以上など)
医療保険が適用される訪問看護は、主に病状が不安定な方や、特定疾病、急性期から回復期の方などが対象となります。原則として、医療保険における訪問看護の利用頻度には、「週3回まで」という回数上限が設けられています[6]。
しかし、この「週3回まで」という原則には、いくつかの重要な例外規定が存在します。「訪問看護 毎日 条件」「医療保険 訪問看護 週4回以上 条件」といった検索ニーズがあるように、特定の条件を満たせば、週4回以上の利用や、さらには毎日訪問を受けることも可能です。
週4回以上の訪問が認められる主な条件は以下の通りです。
- 厚生労働大臣が定める疾病等: 末期の悪性腫瘍、多発性硬化症、筋萎縮性側索硬化症、パーキンソン病関連疾患など、20以上の特定疾病に該当する場合。これらの疾病は病状が進行性で重篤なものが多く、頻繁な医療管理が必要とされます。
- 特別訪問看護指示書が交付された場合: 急性増悪などにより一時的に頻回な訪問看護が必要となった場合、医師が「特別訪問看護指示書」を交付することで、指示期間(最大14日間)は毎日複数回の訪問も可能となります[7]。これは、状態が急変し、入院が必要なレベルではないものの、集中的なケアが必要となる状況を想定したものです。
- 精神科訪問看護: 精神疾患を抱える方への訪問看護は、病状の安定や社会復帰支援を目的として、週5回まで利用可能です[8]。
- その他: 主治医が特に必要と認める場合(例:難病等で特に重症度が高い場合)も、審査の上で例外的な高頻度訪問が認められることがあります。
これらの例外規定が適用されるかどうかは、医師の医学的判断と、訪問看護指示書の内容に大きく依存します。利用者様やご家族は、自身の状態がこれらの条件に該当するかどうか、主治医や訪問看護ステーションに確認することが重要です。
医療保険と介護保険、どちらが適用されるかの判断基準と「介護保険優先原則」
訪問看護の利用において、医療保険と介護保険のどちらが適用されるかは、利用者様の年齢、要介護認定の有無、病状などによって判断されます。
基本的な判断基準は以下の通りです。
- 65歳以上で要介護認定を受けている方: 基本的に介護保険が優先されます。これを「介護保険優先原則」と呼びます。
- 40歳以上65歳未満で特定疾病により要介護認定を受けている方: 介護保険が適用されます。
- 40歳未満の方: 介護保険は利用できないため、医療保険が適用されます。
- 65歳以上で要介護認定を受けていない方: 医療保険が適用されます。
介護保険優先原則とは、65歳以上で要介護認定を受けている方が訪問看護を利用する場合、医療行為が必要な状況であっても、まずは介護保険サービスとして訪問看護が提供されるという原則です。例えば、介護保険の支給限度額内で訪問看護を利用し、それでも対応しきれない医療ニーズがある場合に、医療保険の訪問看護が追加で利用できるといったケースがあります。
ただし、介護保険優先原則の例外として、以下のようなケースでは医療保険が適用されます。
- 上記「医療保険で利用する場合の頻度と回数上限」で挙げた「厚生労働大臣が定める疾病等」に該当する場合。この場合は、要介護認定の有無や年齢に関わらず、医療保険が優先されます。
- 急性増悪などにより「特別訪問看護指示書」が交付された場合。
- 精神科訪問看護を利用する場合。
- 末期の悪性腫瘍の場合。
これらの判断は複雑なため、自身がどちらの保険制度を適用できるのか不明な場合は、主治医、ケアマネジャー、あるいは訪問看護ステーションに相談することが最も確実です。
例外規定:特定疾病、精神科訪問看護、緊急時訪問などの特別な対応
訪問看護の利用頻度には原則がありますが、特定の状況下では例外的な対応が認められています。これらの例外規定は、利用者様の深刻な状態や急な変化に対応するために設けられています。
主な例外規定は以下の通りです。
- 特定疾病の訪問看護:
前述の通り、末期の悪性腫瘍や難病など、厚生労働大臣が定める20以上の特定疾病に該当する方は、病状の重篤性や進行性を考慮し、医療保険で週4回以上の訪問看護(毎日訪問も可能)を受けることができます。これは、集中的な医療管理が不可欠な利用者様の生命維持とQOL向上を目的としています。医師の診断と指示書に基づいて適用されます。
- 精神科訪問看護:
精神疾患を持つ方への訪問看護は、病状の安定、服薬管理、日常生活の支援、社会復帰に向けたサポートなどを目的としています。精神科訪問看護は、医療保険で週5回まで利用することが可能であり[8]、一般的な医療保険での訪問看護よりも高い頻度での利用が認められています。これは、精神疾患の特性上、継続的な支援が非常に重要であるためです。
- 緊急時訪問:
利用者様の急な病状悪化や体調不良など、予期せぬ事態が発生した場合に対応するため、緊急時訪問加算という制度があります。これは、営業時間外や深夜・休日に、利用者様やご家族からの連絡を受けて緊急で訪問看護を行う場合に適用されます。緊急時訪問は、事前の計画には含まれない突発的な訪問であり、通常の訪問回数とは別にカウントされます[9]。
- 特別管理加算対象者の訪問看護:
気管カニューレ、胃ろう、褥瘡、人工呼吸器などの特定の医療処置や管理が必要な利用者様に対しては、特別管理加算が適用され、より手厚い看護が認められることがあります。これにより、訪問看護ステーションは、これらの利用者様に対してより専門的なケアを提供しやすくなります。これも医師の指示書に基づきます。
これらの例外規定を適切に活用することで、利用者様は自身の状態に合わせた最適な頻度で訪問看護サービスを受け、より安心して在宅療養を継続することが可能になります。どの制度が適用されるかについては、必ず主治医や訪問看護ステーションに相談し、詳細を確認するようにしてください。
訪問看護の利用頻度を「増やしたい」「減らしたい」場合の対応
訪問看護の利用頻度は、一度決まったら変更できないわけではありません。利用者様の心身の状態や生活状況は常に変化するため、それに合わせて訪問頻度を見直すことは非常に重要です。「訪問看護 回数 減らしたい」といったニーズがあるように、適切な調整を行うことが、効果的な在宅ケアにつながります。
訪問回数を増やす必要があるケースと相談・手続きの流れ
訪問看護の回数を増やしたいと考えるケースは、主に以下のような状況が挙げられます。
- 病状の悪化・変化: 体調が不安定になった、新たな医療処置が必要になった、痛みや苦痛が増したなど、医学的なケアの必要性が高まった場合。
- 日常生活動作(ADL)の低下: 入浴や排泄、移動などにこれまで以上の介助が必要となり、家族の負担が増大した場合。
- 精神的な不安の増大: 孤独感や不安感が強まり、精神的なサポートがより必要になった場合。
- 家族の介護負担増: 介護者の体調不良や仕事の都合などで、一時的または継続的に介護の提供が難しくなった場合。
これらの状況になった場合、まずは担当のケアマネジャーまたは訪問看護ステーションに相談するのが第一歩です。医療保険を利用している場合は、直接主治医に相談することもあります。相談を受けた専門職は、利用者様の現在の状態を改めてアセスメントし、訪問回数を増やす必要性があるかを判断します。
具体的な手続きの流れは以下の通りです。
- 相談: ケアマネジャーや訪問看護ステーション、主治医に現状と希望を伝えます。
- アセスメントと調整: 専門職が利用者様の状態を再評価し、訪問回数を増やす医学的・介護的な必要性を検討します。
- 医師の指示書の見直し: 医療保険・介護保険ともに、訪問回数を増やす場合は、医師による新たな「訪問看護指示書」の発行が必要となります。医師は、増回が必要な医学的根拠を記載します。
- ケアプランの変更: 介護保険を利用している場合、ケアマネジャーが医師の指示書に基づき、既存のケアプランを変更し、訪問看護の回数を増やした新たなプランを作成します。医療保険の場合は、訪問看護ステーションが訪問計画書を変更します。
- サービス提供の開始: 新しい指示書やケアプランに基づき、増やした頻度での訪問看護サービスが開始されます。
⚠️ 注意:訪問回数を増やすことで、介護保険の支給限度額を超過する可能性や、医療保険の自己負担額が増える可能性があります。事前に費用についても確認しておくことが重要です。
訪問回数を減らしたい場合の相談と調整、見直しプロセス
訪問看護の回数を減らしたいと考えるケースは、以下のような状況が考えられます。
- 病状の改善・安定: 体調が安定し、これまで必要だった医療処置が不要になった、リハビリテーションの効果で身体機能が向上したなど。
- 日常生活動作(ADL)の向上: 自立できる動作が増え、身体介護の必要性が減った。
- 家族の支援体制の強化: 介護者の状況が改善し、より手厚い支援が可能になった。
- 経済的な理由: 自己負担額を軽減したいという希望がある場合。
回数を減らしたい場合も、まずは担当のケアマネジャーまたは訪問看護ステーション、主治医に相談することから始めます。専門職は、利用者様の現在の状態や、回数を減らしてもケアの質が保たれるかなどを慎重に評価します。
具体的な手続きの流れは以下の通りです。
- 相談: ケアマネジャーや訪問看護ステーション、主治医に回数を減らしたい旨と理由を伝えます。
- アセスメントと調整: 専門職が利用者様の状態を再評価し、回数を減らすことが利用者様の健康状態や生活に影響しないかを確認します。
- 医師の指示書の見直し: 必要に応じて、医師による訪問看護指示書の見直しが行われます。
- ケアプランの変更: 介護保険を利用している場合、ケアマネジャーが医師の指示書に基づき、ケアプランを変更し、訪問回数を減らした新たなプランを作成します。医療保険の場合は、訪問看護ステーションが訪問計画書を変更します。
- サービス提供の開始: 新しい指示書やケアプランに基づき、減らした頻度での訪問看護サービスが開始されます。
回数を減らす場合も、利用者様の安全やQOLが損なわれないよう、専門家と十分に話し合い、納得の上で決定することが重要です。急激な変更ではなく、段階的に見直しを進めることも有効な方法です。
緊急時訪問や時間延長に関する制度と利用のポイント
通常の訪問計画とは別に、利用者様の急な体調変化や状態悪化に対応するための制度として、「緊急時訪問」と「時間延長」があります。これらの制度を理解しておくことで、万が一の事態にも適切に対応できます。
緊急時訪問:
利用者様が急な体調不良や状態悪化に陥り、通常の訪問時間外(夜間、深夜、休日など)に訪問看護が必要となった際に利用できる制度です。訪問看護ステーションが「緊急時訪問指示加算」または「緊急時訪問加算」を算定することで、計画外の訪問が可能になります[9]。
- 利用のポイント:
- 事前に訪問看護ステーションと緊急時の連絡体制や対応について確認しておくことが重要です。
- かかりつけ医との連携も不可欠であり、緊急時訪問の判断は医師の指示に基づいて行われます。
- 緊急時訪問は、医療保険・介護保険のいずれでも適用される場合がありますが、それぞれ要件が異なります。
時間延長:
通常の訪問時間では対応しきれない状況が生じた場合、訪問時間を延長してサービスを提供できる制度です。例えば、入浴介助に予想以上に時間がかかった場合や、緊急性の高い医療処置が必要になった場合などに適用されます[10]。
- 利用のポイント:
- 時間延長は、あくまで一時的・緊急的な対応であり、恒常的に時間を延長する必要がある場合は、ケアプランや訪問計画の見直しを検討します。
- 延長された時間分の料金は、別途算定されるため、自己負担額が増える可能性があります。
- 事前に訪問看護ステーションに、時間延長の可能性やその際の費用について確認しておくと安心です。
これらの制度は、在宅で安心して療養生活を送るための重要なセーフティネットです。しかし、利用にはそれぞれ要件や費用が発生するため、不明な点は迷わずケアマネジャーや訪問看護ステーションに問い合わせましょう。
訪問看護の利用頻度と費用負担:自己負担の仕組みと軽減策
訪問看護の利用頻度は、費用負担に直結します。医療保険と介護保険では、自己負担の仕組みが異なり、高額な費用が発生した場合の軽減策も存在します。経済的な不安を抱える読者の方のために、ここでは費用負担の仕組みと対策を詳しく解説します。
介護保険サービスにおける自己負担の考え方と支給限度額
介護保険サービスにおける訪問看護の自己負担額は、利用者様の所得に応じて1割、2割、または3割と定められています[11]。これは、介護保険証に記載されている負担割合によって決まります。
介護保険サービスには、要介護度に応じた「支給限度額」が設定されており、この範囲内でサービスを利用する場合は、自己負担割合に応じた金額を支払います。支給限度額は、要介護度が高くなるほど多くなります。例えば、要介護1と要介護5では、利用できるサービス量が大きく異なるため、支給限度額もそれに比例して高くなります。
訪問看護の1回あたりの料金は、訪問時間や提供されるサービス内容(身体介護、生活援助、医療処置など)、事業所の種類(単独型、併設型など)によって細かく定められています。この料金に自己負担割合を乗じたものが、利用者様が支払う金額となります。
例えば、1回あたりの訪問看護料金が5,000円で自己負担割合が1割の場合、利用者様が支払う金額は500円となります。この金額が、月に利用する訪問回数分積み重なっていきます。
支給限度額の範囲内であれば、自己負担は比較的抑えられますが、限度額を超えてサービスを利用した場合は、超えた分の費用は全額自己負担となります。そのため、ケアマネジャーと相談し、支給限度額内で最適なケアプランを作成することが非常に重要です。
医療保険サービスにおける自己負担の考え方と高額医療費制度
医療保険サービスにおける訪問看護の自己負担額も、加入している医療保険の種類(国民健康保険、協会けんぽなど)や年齢、所得に応じて1割、2割、または3割と定められています[12]。
医療保険の場合、訪問看護の費用は、基本的な訪問料金に加えて、様々な加算(特別管理加算、ターミナルケア加算、24時間対応体制加算など)が積み重なって決定されます。これらの加算は、利用者様の病状や提供されるケアの専門性、緊急性などに応じて適用されます。
医療費が高額になった場合に負担を軽減する制度として、「高額療養費制度」があります。これは、1ヶ月あたりの医療費の自己負担額が、年齢や所得に応じた一定の限度額を超えた場合、その超えた分が払い戻される制度です[13]。訪問看護もこの制度の対象となります。
例えば、自己負担割合が3割で、1ヶ月の医療費が30万円かかった場合、通常の自己負担額は9万円ですが、高額療養費制度を利用すれば、所得に応じた自己負担限度額を超えた分は払い戻されます。この制度は、特に「医療保険 訪問看護 週4回以上 料金」のように、頻回な訪問で自己負担が増える場合に非常に有効です。
申請方法は、加入している医療保険によって異なりますが、一般的には、医療機関や訪問看護ステーションから送られてくる領収書を基に、各健康保険組合や市町村の担当窓口に申請します。事前に「限度額適用認定証」を申請しておくことで、窓口での支払いを自己負担限度額までに抑えることも可能です。
介護保険の支給限度額を超えた場合の費用負担と対策
介護保険サービスは、利用者様の要介護度に応じた支給限度額内で利用することが原則です。しかし、利用者様の状態の変化や、どうしても必要なケアが増えた場合、支給限度額を超えてサービスを利用せざるを得ない状況も発生します。
支給限度額を超えてサービスを利用した場合、その超過分は全額、利用者様ご自身の自己負担となります。例えば、支給限度額が月に10万円で、実際のサービス利用額が12万円だった場合、超過分の2万円は全額自己負担となり、さらに限度額内の10万円に対しても自己負担割合に応じた費用が発生します。
⚠️ 注意:超過分の費用は、高額介護サービス費の対象外となるため、費用負担が大きくなる可能性があります。
介護保険の支給限度額を超過する可能性が出た場合の対策としては、以下のようなものが考えられます。
- ケアプランの見直し: ケアマネジャーと再度相談し、現在利用しているサービスの中で、優先順位の低いものや、代替できるサービスがないかを見直します。例えば、自費サービスへの切り替えや、家族による支援の活用なども検討します。
- 自己負担割合の確認: 所得に応じて自己負担割合が1割から2割、3割に変わることがあります。自身の所得区分を確認し、自己負担割合が適切であるかを確認します。
- 自治体の独自サービスや助成制度の活用: 一部の自治体では、介護保険サービスとは別に、独自の支援サービスや助成制度を設けている場合があります。お住まいの市町村の窓口で相談してみることをお勧めします。
- 医療保険との併用検討: 医療的なケアの必要性が高い場合は、医療保険での訪問看護の利用も検討します。ただし、前述の介護保険優先原則や併用ルールがあるため、主治医やケアマネジャーとの綿密な連携が必要です。
- 貯蓄や民間保険の活用: 介護費用に備えて準備していた貯蓄や、加入している民間介護保険の利用を検討します。
支給限度額を超えそうな場合は、早めにケアマネジャーや訪問看護ステーションに相談し、複数の選択肢を検討することが大切です。
特定疾患や難病における医療費助成制度の活用
特定の疾患や難病を抱える利用者様の場合、国の難病医療費助成制度や、自治体独自の医療費助成制度を活用できる可能性があります。これらの制度は、医療費の自己負担を軽減し、安心して治療や療養を継続できるよう支援することを目的としています。
難病医療費助成制度:
厚生労働大臣が定める指定難病(約340疾病)に該当する方が対象で、申請し認定されると、難病の治療にかかる医療費の自己負担割合が軽減されたり、自己負担限度額が設定されたりします[14]。この制度は、入院・外来の医療費だけでなく、訪問看護の費用も助成の対象となる場合があります。
- 対象疾患例: 潰瘍性大腸炎、クローン病、パーキンソン病、重症筋無力症など。
- 利用のポイント:
- 指定難病の診断を受けた場合、お住まいの都道府県や保健所の窓口で申請手続きを行います。
- 助成の対象となる医療費や自己負担限度額は、所得や症状の重症度によって異なります。
- 申請から認定までには時間がかかる場合があるため、早めの手続きが重要です。
自治体独自の医療費助成制度:
各地方自治体でも、乳幼児や障害を持つ方、特定の疾病を持つ方などを対象とした独自の医療費助成制度を設けている場合があります。これらの制度は、国が定める難病医療費助成制度と併用できるケースもあります。
- 利用のポイント:
- お住まいの市町村の福祉担当窓口や保健センターで、利用できる助成制度がないか確認することが重要です。
- 申請要件や助成内容が自治体によって異なるため、詳細を確認しましょう。
これらの医療費助成制度を賢く活用することで、訪問看護を含む医療費の自己負担を大幅に軽減し、経済的な不安なく必要なケアを受け続けることが可能になります。自身の状況に該当する制度がないか、積極的に情報収集を行い、相談窓口に問い合わせてみましょう。
まとめ:あなたの最適な訪問看護頻度を見つけるために
訪問看護の利用頻度は、利用者様の病状、要介護度、生活環境、そして利用する保険の種類(医療保険か介護保険か)によって大きく異なります。一般的な目安は週1~3回ですが、特定の条件を満たせば週4回以上の訪問や、緊急時には毎日訪問も可能です。これらの判断は複雑であり、適切なサービスを受けるためには、専門家との連携が不可欠です。
専門家(医師、ケアマネジャー、訪問看護師)との密な連携がカギ
最適な訪問看護の頻度を見つけ、質の高いケアを受けるためには、主治医、ケアマネジャー、そして訪問看護師との密な連携が何よりも重要です。彼らは、それぞれの専門的な視点から利用者様の状態を評価し、最も効果的なケアプランを立案する役割を担っています。
- 医師: 医学的見地から訪問看護の必要性を判断し、「訪問看護指示書」を発行します。これがサービスの法的・医学的根拠となります。
- ケアマネジャー: 介護保険を利用する方の総合的なケアプランを作成し、訪問看護を含む各種サービスを調整します。利用者様やご家族の希望と専門家の意見をまとめ上げる役割を担います。
- 訪問看護師: 利用者様の状態を直接観察し、ケアを提供しながら、日々の変化を医師やケアマネジャーに報告します。利用者様やご家族の最も身近な相談相手でもあります。
これらの専門家と定期的にコミュニケーションを取り、現在の困りごとや今後の希望を具体的に伝えることで、より利用者様のニーズに合ったサービスへと調整していくことができます。決して一人で抱え込まず、積極的に相談し、チームとして在宅療養を支えてもらう体制を構築しましょう。
訪問看護ステーション選びの重要性と相談先の見つけ方
適切な訪問看護の頻度や内容を決定するためには、信頼できる訪問看護ステーションを選ぶことも重要です。ステーションによって得意とするケア、対応可能な時間帯、専門性などが異なるため、利用者様のニーズに合った事業所を見つけることが、満足度の高いサービス利用につながります。
良い訪問看護ステーションを見つけるためのポイントは以下の通りです。
- 専門性: 自身の疾患や必要なケア(例:がん看護、精神科看護、小児看護など)に特化した知識や経験を持つスタッフがいるか。
- 対応力: 緊急時訪問や時間延長、24時間体制など、万が一の事態に対応できる体制が整っているか。
- 連携力: 主治医やケアマネジャー、他の介護サービス事業所との連携がスムーズに行われているか。
- 利用者・家族への対応: 丁寧で分かりやすい説明、相談しやすい雰囲気があるか。
- 情報公開: サービス内容や料金体系が明確に開示されているか。
このような情報収集に役立つのが、全国の訪問看護ステーションの情報を網羅した検索プラットフォームです。例えば、みつける訪看exは、6,000事業所以上の訪問看護ステーションの情報を掲載しており、東京都23区、札幌市、仙台市、横浜市、大阪市、福岡市など、主要な都市を広くカバーしています。地域名で検索することで、希望するエリアのステーション情報を効率的に見つけることができます。
みつける訪看exは、Google検索に強く、月間12,000件以上のアクセスがあり、「地域名+訪問看護ステーション」といったキーワードで上位表示を実現しています。これは、Techro, Inc.(テクロ株式会社)が長年培ってきたマーケティング支援のノウハウを注ぎ込み、**「インターネットで調べても施設の詳細が全く出てこない」「どんな人が看護してくれるのかわからない」**といった、サービスの立ち上げ背景にある課題を解決するために作られたためです。掲載されている事業所は、基本情報やサービス内容、強み、働く環境、教育体制などを詳細に発信しており、利用者様が安心してステーションを選べる情報を提供しています。
情報発信と集客を支援するサービスとして、施設の基本情報掲載に加え、今後はスタッフブログ機能による職場の雰囲気発信や、看護師・PT/OTなどの採用サポート機能も拡張予定です。求職者とのマッチング向上や地域内での知名度アップなど、貴社の成長段階に合わせたマーケティング機能を提供し、訪問看護ステーションの集客・採用を強力にサポートいたします。
国内最大級6,000件超の掲載数で、貴社の成長を確実にバックアップする「みつける訪看ex」をぜひご活用ください。Google検索にて「地域名+訪問看護ステーション」などの検索に対して、しっかりアプローチすることで持続的な集客を支援します。掲載は月額16,667円〜(税別、年間契約、追加費用なし)で、月額1万円台から集客・採用機能を持った国内最大級のプラットフォームを活用いただけます。みつける訪看exのサービスについてさらに詳しく知りたい場合は、お気軽に公式サイトをご覧ください。
少しだけ、記事の途中でお知らせです。
日々、利用者さんのために、そしてステーションの運営をより良くしようとこの記事をお読みいただき、本当にお疲れ様です。
より良いケアを届けたり、スムーズに業務を回していくためには、一緒に現場を支えてくれる「スタッフさん」の存在がどうしても欠かせないですよね。
でも、日々頑張っていらっしゃる管理者さんからは、こんな切実なお悩みをよく耳にします。
「人手不足で採用したけれど、すぐに退職してしまって、また採用活動のやり直し…」
「いつまでも採用が終わらず、自転車操業みたいで疲れてしまった…」
もし今、この記事を読みながら「うちもまさにそうかも…」と肩を落としていらっしゃるとしたら。日々の業務に加えての採用活動、本当にお辛いと思います。
スタッフさんに長く働き続けてもらうためには、実はお給料などの条件面だけではなく、ステーションの「職場の雰囲気」や「看護に対する考え方」が合うかどうかがとても大切になってきます。
今の苦しい採用サイクルから抜け出して、定着してくれるスタッフさんと一緒に穏やかに働けるように。そんな願いを込めて、採用戦略のノウハウをまとめた資料をご用意しました。
お茶を飲んでホッと一息つくついでに、ぜひご覧ください。少しでも心が軽くなるヒントになれば嬉しいです。
資料ダウンロードはこちら
必要事項をご入力のうえ送信してください。
参考文献
- 厚生労働省:訪問看護ステーションの概要. (参照 2024-05-20)
- 厚生労働省:訪問看護療養費に係る指定訪問看護の費用の額の算定方法. (参照 2024-05-20)
- 厚生労働省:訪問看護指示書について. (参照 2024-05-20)
- 厚生労働省:訪問看護サービス. (参照 2024-05-20)
- 厚生労働省:介護保険制度について. (参照 2024-05-20)
- 厚生労働省:医療保険制度の概要. (参照 2024-05-20)
- 厚生労働省:医療保険関係通知等. (参照 2024-05-20)
- 厚生労働省:精神科訪問看護について. (参照 2024-05-20)
- 厚生労働省:緊急時訪問看護加算の算定要件. (参照 2024-05-20)
- 厚生労働省:長時間訪問看護加算について. (参照 2024-05-20)
- 厚生労働省:介護保険制度の仕組み. (参照 2024-05-20)
- 厚生労働省:医療保険制度. (参照 2024-05-20)
- 厚生労働省:高額療養費制度について. (参照 2024-05-20)
- 厚生労働省:難病医療費助成制度. (参照 2024-05-20)





