「親が退院後の生活で、医師から訪問看護を勧められたけど、うちも使えるの?」
「訪問看護って、介護保険?医療保険?制度が複雑でよくわからない…」
ご家族の在宅療養にあたり、このような疑問や不安を感じていらっしゃいませんか。
訪問看護は、住み慣れたご自宅での療養生活を支える心強いサービスです。
しかし、利用するための条件は少し複雑で、どこから調べれば良いか戸惑う方も少なくありません。
この記事では、訪問看護の利用を検討している初心者の方でも迷わないように、専門家が以下の点を徹底的に解説します。
- あなたや家族が訪問看護の対象になるか判断できる具体的な条件
- 介護保険と医療保険、どちらが適用されるかの明確な基準
- 実際に受けられるサービス内容や費用の目安
- 相談からサービス開始までの具体的な手続きの流れ
専門用語をできるだけ避け、豊富な図や表を使いながら一つひとつ丁寧に説明していきます。
この記事を読めば、訪問看護の全体像がはっきりと見え、安心して最初の一歩を踏み出せるはずです。
関連する求人情報
【大前提】訪問看護とは?訪問介護との違い
まず、訪問看護がどのようなサービスなのか、基本から確認しましょう。
訪問看護とは、病気や障がいを持つ方がご自宅で安心して療養生活を送れるよう、看護師などが訪問して専門的なケアを提供するサービスです。
主治医の指示に基づき、医療的な処置や健康管理、リハビリテーションなどを行います。
特によく似たサービスに「訪問介護」がありますが、両者には明確な違いがあります。
一番大きな違いは、医療行為ができるかどうかです。
| 比較項目 | 訪問看護 | 訪問介護 |
|---|---|---|
| 主な目的 | 在宅での療養生活の支援、医療的ケアの提供 | 日常生活の支援、身体的な介助 |
| 訪問する専門職 | 看護師、理学療法士、作業療法士など | 介護福祉士、ホームヘルパーなど |
| サービス内容 | – 病状観察 – 医療機器の管理 – 点滴、注射、褥瘡の処置 – リハビリテーション – 身体の清拭、入浴介助 – 家族への介護指導 | – 食事、入浴、排泄の介助 – 部屋の掃除、洗濯 – 食事の準備、調理 – 買い物の代行 |
| 医療行為の可否 | 可能 | 原則として不可 |
| 根拠となる指示 | 主治医の「訪問看護指示書」 | ケアマネジャーの「ケアプラン」 |
このように、訪問看護は医療の専門家が、訪問介護は介護の専門家が、それぞれの役割を担って在宅生活を支えています。
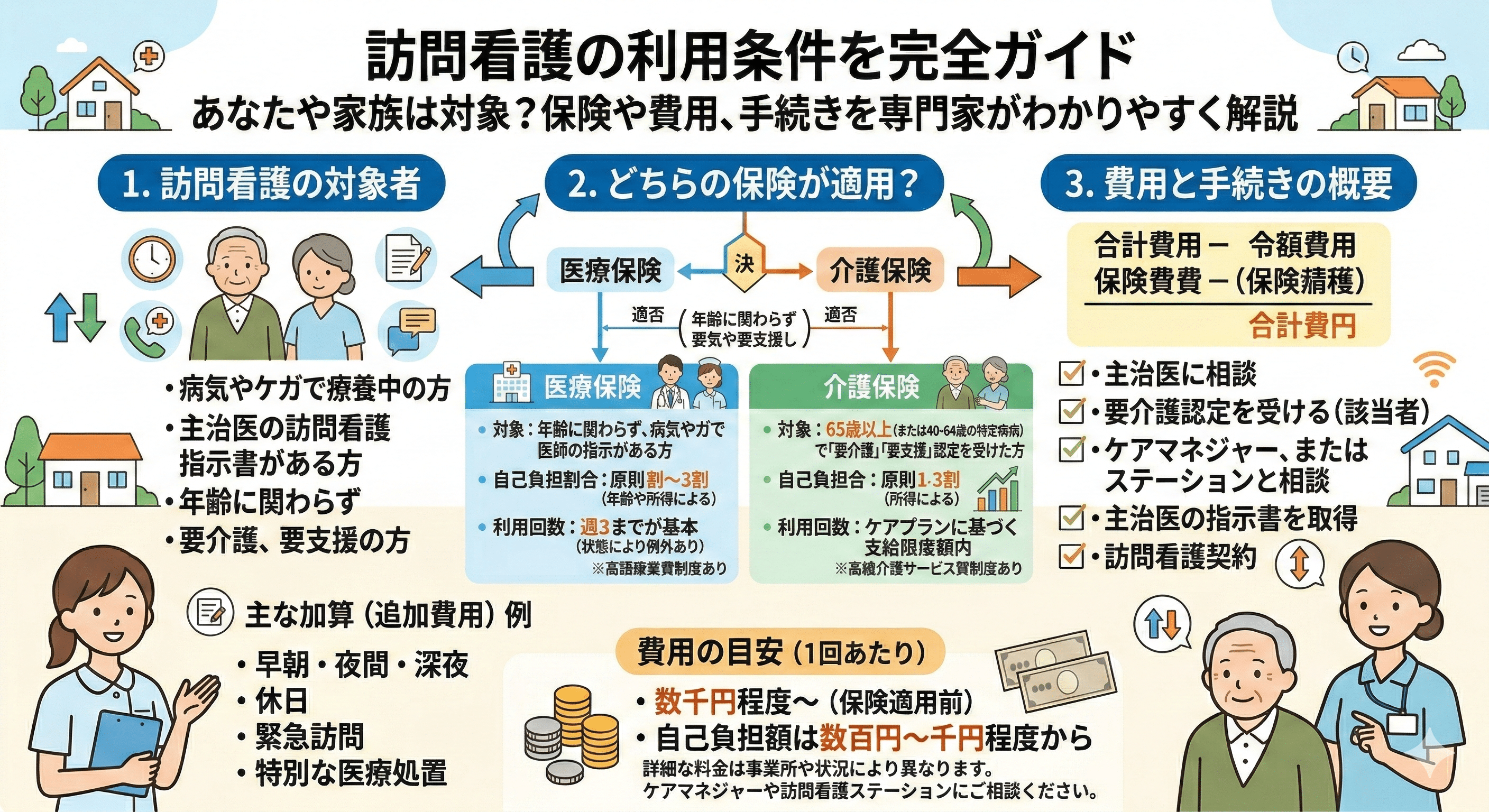
あなたの家族はどっち?訪問看護の利用条件は2つの保険で決まる
訪問看護を利用するための条件を理解する上で、最も重要なポイントがあります。
それは、利用する公的保険が「介護保険」と「医療保険」の2種類に分かれていることです。
どちらの保険が適用されるかは、ご利用者様の年齢や病状、要介護認定の有無によって決まります。
基本的には、要介護認定を受けている方は「介護保険」が優先されます。
一方で、年齢が若い方や特定の病気を抱えている方、病状が急に悪化した方などは「医療保険」の対象となります。
まずはこの後の「介護保険」のセクションから読み進めて、ご自身やご家族が当てはまるか確認してみましょう。
原則はこちら!「介護保険」で訪問看護を利用する条件
訪問看護の利用において、原則として優先されるのが「介護保険」です。
多くの場合、高齢者の方はこちらの条件に当てはまります。
介護保険で訪問看護を利用するには、年齢と要介護認定の有無によって、大きく2つの対象者に分けられます。
対象者①:65歳以上で「要支援・要介護認定」を受けている方
最も一般的なのがこのケースです。
65歳以上の方(第1号被保険者)が対象となります。
この場合、市区町村から「要支援1・2」または「要介護1~5」のいずれかの認定を受けていることが必須条件です。
まだ認定を受けていない方は、お住まいの市区町村の介護保険担当窓口や、地域包括支援センターに相談して申請手続きを行いましょう。
要介護認定を受けることで、訪問看護をはじめとする様々な介護サービスを利用できるようになります。
対象者②:40歳~64歳で「特定疾病」により「要支援・要介護認定」を受けている方
40歳から64歳までの方(第2号被保険者)も、特定の条件を満たせば介護保険で訪問看護を利用できます。
その条件とは、国が定めた16種類の「特定疾病」が原因で、「要支援・要介護認定」を受けていることです。
ご自身やご家族の病気が該当するか、以下の表で確認してみてください。
| No. | 特定疾病の名称 |
|---|---|
| 1 | がん(医師が一般に認められている医学的知見に基づき回復の見込みがない状態に至ったと判断したものに限る) |
| 2 | 関節リウマチ |
| 3 | 筋萎縮性側索硬化症(ALS) |
| 4 | 後縦靱帯骨化症 |
| 5 | 骨折を伴う骨粗鬆症 |
| 6 | 初老期における認知症 |
| 7 | 進行性核上性麻痺、大脳皮質基底核変性症及びパーキンソン病 |
| 8 | 脊髄小脳変性症 |
| 9 | 脊柱管狭窄症 |
| 10 | 早老症 |
| 11 | 多系統萎縮症 |
| 12 | 糖尿病性神経障害、糖尿病性腎症及び糖尿病性網膜症 |
| 13 | 脳血管疾患 |
| 14 | 閉塞性動脈硬化症 |
| 15 | 慢性閉塞性肺疾患 |
| 16 | 両側の膝関節又は股関節に著しい変形を伴う変形性関節症 |
これらの病気が原因で介護が必要になった場合は、65歳未満であっても介護保険のサービス対象となります。
こんな場合は「医療保険」!介護保険が使えない・特定の病気の方の利用条件
前のセクションで解説した介護保険の条件に当てはまらない場合でも、諦める必要はありません。
「医療保険」を使って訪問看護を利用できるケースがあります。
年齢が若い方や、介護保険の対象外の病気の方、より専門的な医療ケアが必要な方などが主な対象です。
こちらもいくつかのパターンに分かれています。
年齢や要介護認定の有無による条件
まず、年齢や要介護認定の状況によって医療保険の対象となる基本的なケースは以下の通りです。
いずれの場合も、介護保険の対象とはならず、かつ主治医が訪問看護の必要性を認めた方が対象となります。
- 40歳未満の方
- 40歳以上65歳未満の方で、16特定疾病に該当しない方
- 65歳以上の方で、要支援・要介護認定を受けていない方(非該当の方)
これらの条件に当てはまる方は、年齢にかかわらず医療保険で訪問看護を受けることが可能です。
【要介護認定者も対象】厚生労働大臣が定める疾病等(別表第7)に該当する方
ここが少し複雑ですが、非常に重要なポイントです。
たとえ要介護認定を受けている方でも、厚生労働大臣が定める特定の重い病気や状態にある場合は、「医療保険」が優先的に適用されます。
これらは医療的な管理の必要性が非常に高いと判断されるためです。
| 厚生労働大臣が定める疾病等(主なもの) |
|---|
| 末期の悪性腫瘍 |
| 多発性硬化症 |
| 筋萎縮性側索硬化症(ALS) |
| パーキンソン病関連疾患 |
| 多系統萎縮症 |
| 人工呼吸器を使用している状態 |
この他にも対象となる疾病や状態が定められています。
これらの診断を受けている方は、ケアマネジャーや主治医に確認してみましょう。
【一時的に利用回数を増やしたい】「特別訪問看護指示書」が発行された方
普段は介護保険で週に1~2回訪問看護を利用している方が、病状の急な悪化などで、一時的にもっと頻繁なケアが必要になることがあります。
そのような場合に、主治医の判断で発行されるのが「特別訪問看護指示書」です。
この指示書が発行されると、その期間中(最長14日間)は医療保険に切り替わり、週4日以上の訪問など、集中的なケアを受けることが可能になります。
特別訪問看護指示書が発行される主なケース
- 急性増悪(病状が急に悪化した場合)
- 退院直後で、状態が不安定な場合
- 終末期(ターミナル期)で、頻繁なケアが必要な場合
精神疾患を持つ方(精神科訪問看護)
うつ病や統合失調症などの精神疾患を抱える方への訪問看護(精神科訪問看護)は、原則として「医療保険」が適用されます。
ただし、認知症は除きます。
精神科の専門知識を持つ看護師が訪問し、服薬管理や生活リズムの相談、社会復帰に向けた支援など、心のケアを中心にサポートします。
【重要ルール】介護保険と医療保険、どちらが優先?切り替わるケースは?
ここまで介護保険と医療保険の利用条件を説明してきましたが、両方の条件に当てはまりそうな場合、どちらが使われるのでしょうか。
ここには明確なルールが存在します。
大原則:要介護認定を受けている方は「介護保険」が優先
まず、このルールを覚えておきましょう。
市区町村から要支援・要介護の認定を受けている方は、基本的に介護保険を使って訪問看護を利用することになります。
しかし、先ほど説明したように、この原則にはいくつかの例外があります。
以下の表に、医療保険が優先される(介護保険から切り替わる)主なケースをまとめました。
| 医療保険が優先されるケース | 説明 |
|---|---|
| 厚生労働大臣が定める疾病等(別表第7)の方 | 要介護認定者でも、これらの疾病のケアについては医療保険が適用されます。 |
| 「特別訪問看護指示書」が発行された期間 | 急な病状悪化により指示書が出ると、その期間(最長14日間)は医療保険に切り替わります。 |
| 精神科訪問看護が必要な方 | 精神疾患のケアについては、原則として医療保険が適用されます。 |
このように、ご利用者様の状態によって適用される保険が切り替わることがあります。
どちらの保険が適用されるか不明な場合は、必ず主治医やケアマネジャーに確認することが大切です。
なお、同じ期間に介護保険と医療保険を同時に利用することはできません。
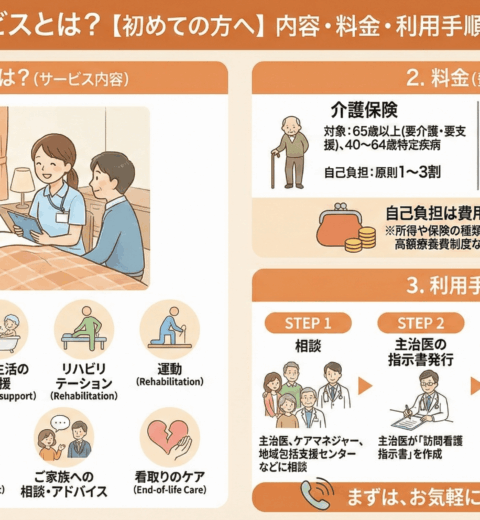
利用条件を満たしたらどんなサポートが受けられる?サービス内容一覧
無事に利用条件を満たせることがわかったら、次に気になるのは「具体的にどんなことをしてもらえるのか」ですよね。
訪問看護師は、ただお薬の管理をするだけではありません。
療養生活全般にわたって、ご利用者様とご家族を幅広くサポートします。
訪問看護で「できること」
訪問看護で提供されるサービスは多岐にわたります。
主治医の指示に基づき、以下のようなケアを行います。
| サービスカテゴリ | 具体的なサービス内容の例 |
|---|---|
| 病状の観察・健康管理 | – 血圧、体温、脈拍などの測定 – 病状や障がいの状態チェック – 服薬の管理と指導 |
| 医療的な処置 | – 点滴、注射、インスリン注射 – 褥瘡(床ずれ)の予防と処置 – 痰の吸引、在宅酸素の管理 – 人工呼吸器やカテーテルの管理 |
| リハビリテーション | – 日常生活動作(食事、着替えなど)の訓練 – 関節の動きを良くする運動 – 歩行訓練、嚥下(飲み込み)訓練 |
| 身体のケア | – 体を拭く(清拭)、洗髪 – 入浴の介助 – 食事や排泄の介助 |
| ご家族への支援 | – 介護方法の指導やアドバイス – 介護に関する不安や悩みの相談 – 福祉用具や介護サービスの紹介 |
| 終末期ケア(看取り) | – 痛みを和らげるケア(緩和ケア) – ご本人、ご家族の精神的なサポート – ご自宅での看取りの支援 |
訪問看護で「できないこと」
一方で、訪問看護では対応できないこともあります。
特に訪問介護のサービスと混同しないよう、注意が必要です。
- 医療行為以外の家事全般
- 部屋の掃除や洗濯
- ご家族の分の食事の準備
- 日用品の買い物代行
- ご家族の身体介護
- ペットの世話や庭の手入れなど
これらの生活援助サービスが必要な場合は、訪問介護の利用を検討しましょう。
訪問看護と訪問介護を上手に組み合わせることで、より快適な在宅療養が可能になります。
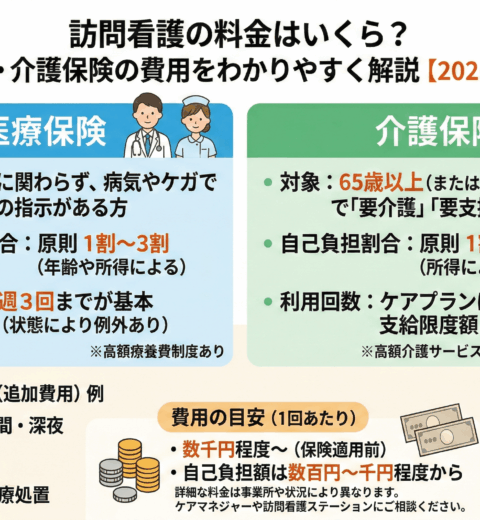
費用はいくらかかる?保険適用時の自己負担額と料金の目安
在宅サービスを利用する上で、費用は非常に気になる点だと思います。
訪問看護の費用は、利用する保険の種類(介護保険か医療保険か)や訪問時間、提供されるサービス内容によって変わります。
ここでは、それぞれの保険を使った場合の料金の仕組みと目安を解説します。
介護保険で利用する場合の費用
介護保険を利用する場合、自己負担割合は所得に応じて1割~3割となります。
料金は訪問時間に応じて設定されており、以下の表が目安となります(1割負担の場合)。
| 訪問時間 | サービス提供者 | 自己負担額の目安(1回あたり) |
|---|---|---|
| 20分未満 | 看護師など | 約350円 |
| 30分未満 | 看護師など | 約540円 |
| 30分以上60分未満 | 看護師など | 約940円 |
| 60分以上90分未満 | 看護師など | 約1,290円 |
| 20分(1回) | 理学療法士など | 約340円 |
※上記は基本料金の目安であり、地域や事業所の体制、早朝・深夜の訪問、緊急時訪問などの「加算」によって料金は変動します。
また、介護保険には要介護度ごとに1ヶ月の利用上限額(支給限度額)が定められており、その範囲内でサービスを組み合わせて利用します。
医療保険で利用する場合の費用
医療保険を利用する場合も、自己負担割合は年齢や所得に応じて1割~3割です。
料金は訪問時間だけでなく、サービス内容によって細かく決められています。
一般的には、週3回の訪問で月額10,000円~20,000円程度が目安となることが多いです。
医療保険利用の大きなメリットとして、1ヶ月の医療費の自己負担額が上限を超えた場合に、超えた分が払い戻される「高額療養費制度」の対象になる点が挙げられます。
これは介護保険にはない制度で、医療費が高額になりがちな方の負担を軽減してくれます。
保険適用外(自費)で利用する場合
保険で定められた訪問回数や時間を超えてサービスを受けたい場合や、保険適用外のサービス(長時間の見守りや外出の付き添いなど)を希望する場合は、全額自己負担の「自費サービス」として利用できる場合があります。
料金は訪問看護ステーションが独自に設定しており、1時間あたり8,000円~12,000円程度が相場ですが、利用前に必ず確認しましょう。
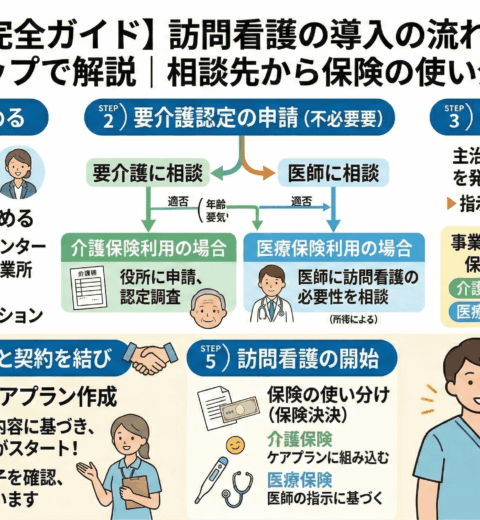
【5ステップ】訪問看護の利用開始までの具体的な流れ
「うちも利用条件に当てはまりそう」と感じたら、次はいよいよ具体的な手続きです。
相談からサービス開始までは、主に以下の5つのステップで進みます。
一つひとつ見ていきましょう。
| ステップ | 主な内容 |
|---|---|
| STEP 1 | 相談する 主治医、ケアマネジャー、地域包括支援センターなどに相談します。 |
| STEP 2 | 「訪問看護指示書」の取得 主治医に訪問看護の必要性を判断してもらい、指示書を発行してもらいます。 |
| STEP 3 | 要介護認定・ケアプラン作成(介護保険の場合) 市区町村に要介護認定を申請し、ケアマネジャーにケアプランを作成してもらいます。 |
| STEP 4 | 訪問看護ステーションとの契約 サービス内容や費用などを確認し、契約を結びます。 |
| STEP 5 | サービス開始 計画に沿って、訪問看護師の訪問が始まります。 |
STEP1:まずは主治医やケアマネジャーに相談
最初のアクションは「相談」です。
かかりつけの主治医に「自宅での療養について、訪問看護の利用を考えています」と相談してみましょう。
すでに要介護認定を受けていて担当のケアマネジャーがいる場合は、ケアマネジャーに相談するのが最もスムーズです。
まだ要介護認定を受けていない65歳以上の方は、お住まいの地域を担当する「地域包括支援センター」が最初の相談窓口となります。
STEP2:利用に必須!主治医から「訪問看護指示書」を発行してもらう
訪問看護を利用するためには、介護保険・医療保険のどちらの場合でも、主治医が発行する「訪問看護指示書」が絶対に必要です。
これは、訪問看護師がどのようなケアを行うべきかを具体的に指示する、非常に重要な書類です。
STEP1で相談した主治医に診察してもらい、訪問看護が必要だと判断されれば発行してもらえます。
訪問看護の利用条件に関するQ&A
ここでは、訪問看護の利用条件に関してよく寄せられる質問にお答えします。
Q1. 訪問回数に上限はありますか?
A1. 利用する保険によって異なります。
- 介護保険の場合:ケアプランによって定められた回数となり、明確な上限はありません。ただし、要介護度ごとの支給限度額を超えた分は全額自己負担となります。
- 医療保険の場合:原則として週3回までです。しかし、厚生労働大臣が定める疾病の方や、特別訪問看護指示書が発行された場合は、週4日以上の訪問も可能です。
Q2. 複数の訪問看護ステーションを同時に使えますか?
A2. 原則として利用できるのは1つの事業所のみです。
しかし、厚生労働大臣が定める疾病の方などで、週7日の訪問が必要な場合など、例外的に複数の事業所(最大3カ所)から訪問を受けることが認められるケースがあります。
Q3. パーキンソン病でも保険は使えますか?
A3. はい、ご利用いただけます。
パーキンソン病(関連疾患を含む)は、40歳~64歳の方が介護保険を利用するための「特定疾病」に含まれています。
また、65歳以上で要介護認定を受けている場合も介護保険の対象です。
さらに、重症度によっては「厚生労働大臣が定める疾病等」に該当し、医療保険が適用される場合もあります。
【最新情報】2026年度診療報酬改定で訪問看護はどう変わる?
訪問看護を取り巻く制度は、常に時代のニーズに合わせて見直されています。
現在、2026年度の診療報酬改定に向けた議論が進んでおり、訪問看護のあり方も大きく変わる可能性があります。
これまでの訪問「件数」を重視する評価から、提供されるケアの「質」をより重視する方向へ転換することが検討されています。
例えば、特に医療ニーズの高い重症者の方への手厚いケアを評価する新しい料金体系や、医療機関と訪問看護ステーションの情報連携を強化する仕組みなどが議論されています。
これにより、今後はよりご利用者様一人ひとりの状態に合わせた、質の高いサービスが提供されることが期待されます。
利用者側としても、料金だけでなく、どのようなケアを提供してくれるのか、事業所の「質」を見極める視点がより重要になってくるでしょう。
まとめ:利用条件を確認し、在宅療養の不安を専門家と解消しよう
この記事では、訪問看護を利用するための条件を中心に、サービス内容や費用、手続きの流れまでを詳しく解説しました。
最後に、大切なポイントをもう一度振り返りましょう。
- 利用条件の基本:原則として、要介護認定を受けている方は「介護保険」、それ以外の方は「医療保険」が適用されます。
- 例外ケース:重い病気(別表第7)や病状の急変(特別訪問看護指示書)など、要介護認定者でも医療保険が優先される場合があります。
- 最初の一歩:まずは主治医やケアマネジャー、地域包括支援センターに相談することから始まります。
- 必須書類:どちらの保険を利用する場合も、主治医の「訪問看護指示書」が不可欠です。
利用条件は一見複雑に感じるかもしれませんが、一つひとつ確認すれば、ご自身やご家族が対象になるかどうかを判断できます。
訪問看護は、病気や障がいを抱えながらも住み慣れた家で過ごしたいという願いを叶え、介護するご家族の心身の負担を和らげるための重要なサービスです。
この記事を参考に、在宅療養への不安を解消する第一歩として、ぜひ専門家への相談を始めてみてください。
訪問看護とは何ですか?
訪問看護は、病気や障がいを持つ方が安心して療養できるよう、看護師などの専門職が利用者の自宅へ訪問し、医療的なケアと健康管理を提供するサービスです。
訪問看護と訪問介護の違いは何ですか?
訪問看護は医療行為が可能で、病状観察や医療処置、リハビリを行います。一方、訪問介護は日常生活の支援や身体介助が主なサービスで、医療行為はできません。
誰が訪問看護の対象となるのですか?
訪問看護の対象は、主に要支援・要介護認定を受けた高齢者や、40歳以上の特定疾病の方です。また、医療保険適用の場合、精神疾患の方も対象となります。
訪問看護の利用にはどのような条件がありますか?
利用には、要介護認定や特定疾病の証明、医師による訪問看護指示書の発行などの条件を満たす必要があります。保険の種類(介護保険または医療保険)も関係します。
訪問看護の費用はどれくらいかかりますか?
介護保険の場合、自己負担は1割から3割で、料金は訪問時間により異なり、例えば30分未満は約540円です。医療保険では週3回程度で月額10,000円~20,000円が目安です。